-
Par papynet le 28 Novembre 2023 à 18:27
J’avais écrit un article sur les effets placébo et nocébo le 27 avril 2019, qui essayait d'expliquer comment notre cerveau pouvait ainsi être "trompé" par une substance chimique et le discours qui l’accompagnait.
Il m’avait été demandé par la suite d’être plus précis et j’avais écrit un deuxième article le 26/8/1022 sur les limiyes d’action d’un placebo.
Un correspondant m’écrit, « Je sais en quoi consiste l’effet placebo, mais je ne sais pas l’expliquer : est il tout à fait psychologique et quels en sont les éléments? »
Je vais essayer de vous donner quelques explications, mais je ne suis pas sûr de les connaître toutes.
Un placebo, c’est une « absence de médicament » que l’on fait prendre à quelqu’un en lui faisant croire que c’est un médicament. Cela sert notamment dans les études comparatives des effets des médicaments : on donne par exemple à un groupe, les gélules du médicament et à un autre groupe « témoin », des gélules qui ne contiennet que du sucre en poudre, mais les membres du groupe ne le savent pas et croient qu’il s’agit du même médicament. C’est un « placebo » (du latin placebo, je plairai). On compare alors les effets, car en général les effets du placébo sont moindres que ceux du médicaments mais non nuls. Ils sont en général faibles quand il s’agit de maladies graves ou microbiennes, mais peuvent être important lorsque l’action se fait par l’intermédiaire du système nerveux ou du système hormonal.
Les effets psychologiques d’un placebo :
La prise du placebo peut d’abord déclencher la libération dans l’organisme de produits chimiques naturels, proches d’un médicament quant à leur action.
C’est le cas par exemple de la lutte contre la douleur. La prise d’un placebo, par son effet psychologique agit sur l’hypothalamus, dans le cerveau, lequel par l’intermédiaire de l’hypophyse sécrète des « endorphines », neuropeptides naturels ressemblant à la morphine, et qui agissent sur des neurones qui bloquent en partie les synapse des neurones de la moelle épinière qui transmettent la douleur.
Le corps par ailleurs s’habitue aux effets de certains médicaments, et notre cerveau est conscient de ces effets. La prise du placebo peut déclencher une réaction analogue à la prise du médicament : ainsi la prise d’un placebo remplaçant un médicament stimulant, augmente néanmoins la pression sanguine et le rythme cardiaque (par l’intermédiaire de l’hypothalamus et du système orthosym-pathique.
Cet effet est particulièrement efficace sur des animaux de laboratoire ou domestiques, qui sont habituellement traités avec un médicament.
La prise d’un médicament (ou supposé tel et donc d'un. placebo), modifie le comportement du malade et ses habitudes, en raison de la confiance qu’il fait au médecin et au médicament. Certains de ces changements peuvent être bénéfiques pour la santé.
Le fait d’être soigné diminue l’anxiété due à la maladie, et donc un placebo a un effet apaisant. C’est efficace contre des douleurs bénignes (on console les enfants qui sont tombés), ou dans des troubles où le système nerveux joue un rôle : sommeil, toux, ; asthme, allergie, troubles viscéraux. Le placébo ne guérit pas, mais il peut soulager le stress et ses effets excitants et très douloureux
Les effets naturels dus à l’évolution de la maladie :
Certaines maladies peu graves guérissent d’elles mêmes, en l’absence de médicament. L’organisme fait son travail de lutte.
En général on prend les médicaments au maximum de la maladie, quand on se décide à voir le médecin. Les symptômes diminuent ensuite, même si on n’a pris qu’un placebo (ou rien du tout).
Par ailleurs des médicaments antérieurs déjà pris, peuvent avoir un effet prolongé et se superposer au placebo.
Cet effet en l’absence de tout médicament ou avec prise d’un faux traitement est ce que l’on appelle « l’effet placebo ». Il est d’autant plus efficace que la maladie est bénigne, sensible au suivi du traitement et au stress, et dépendant des réactions du système nerveux. il n’est pas facile pour un patient de savoir pourquoi son état s’améliore, et donc de juger si c’est son médicament qui fait effet, ou s’il s’agit là des conséquences d’un changement général d’attitude, de la réduction de son stress, ou le simple fait du temps qui passe. C’est pourquoi la prise d’un simili médicament peut améliorer la situation, notamment en matière de douleur.
Mais un placébo soulage, mais ne guérit en aucun cas la maladie. votre commentaire
votre commentaire
-
Par papynet le 25 Novembre 2023 à 07:39
Les vaccins actuels pour la plupart, provoquent une réaction immunitaire qui est provoquée par la protéine S du coronavirus. Mais certains vaccins de nouvelle génération introduisent aussi d’autres protéines virales dans l’organisme, dans l’espoir de provoquer une réaction immunitaire plus diversifiée .
Des protéines sur des nanoparticules
Les lymphocytes T, qui détruisent les cellules infectées, reconnaissent de nombreuses autres protéines du covid19. des vaccins utilisant comme antigène d’autres protéines que la protéine spike pourraient être plus résistants aux mutations du virus, car ces autres protéines ont moins tendance à muter.
La société de biotechnologie texane Vaxxinity développe un vaccin а base de protéines multiples et va demander l’autorisation de mise sur le marché au Royaume-Uni et en Australie, après un essai clinique de phase III qui a montré la sûreté de son vaccin et la forte production d’anticorps qu’il suscite lorsqu’il est utilisé en dose de rappel.
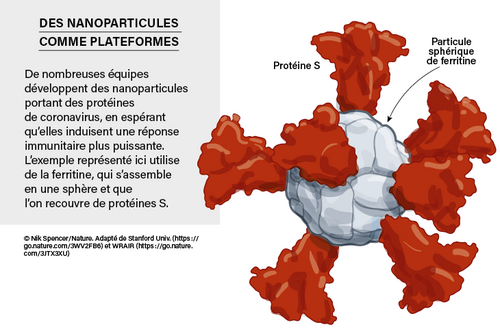
Une nouvelle classe de ces vaccins protéiques assemble des protéines selon une nanostructure en forme de ballon de football dont la surface est constellée de protéines S ou de RBD. La disposition répétée et régulière des molécules virales, qui imite celle d’un virus réel, provoque une réaction immunitaire particulièrement importante.L’institut de recherche de l’armée américaine à Silver Spring, développe un autre vaccin à base de nanoparticules utilisant une protéine porteuse de fer appelée « ferritine », qui s’assemblent en une particule sphérique, sur laquelle sont ensuite accrochées des protéines S du covid. Ce vaccin est actuellement testé dans le cadre d’un essai préliminaire.
En définitive les vaccins de la nouvelle générations sont de plusieurs catégories :
- les vaccins а acide nucléique (principalement de l’ARN messager) qui font pour fabriquer par les cellules la protéine S qui est l’antigène reconnu par le système immunitaire. Des vaccins bivalent protègent mieux contre le variant omicron et des vaccins à large spectre seront plus largement efficaces.
- les vaccins inactivés utilisent des versions atténuées du virus lui-mëme. Ces vaccins doivent être remaniés chaque fois qu’une nouvelle mutation importante du virus intervient.
- les vaccins protéiques sont composés de la protéine S ou de son RBD. Des vaccins mosaïques pourraient protéger contre des virus qui subiraient des mutations dans le futur.
- les vaccins а vecteur viral utilisant d’autres virus modifiés pour transmettre aux cellules l’ordre de fabrication de la protéine S.
Des vaccins ARN plus efficaces.
La plupart des doses de vaccins а ARN messager ont été administrées dans les pays riches. Une amélioration de cette technique pourrait rendre les vaccins moins chers et encore plus puissants, tout en minimisant leurs effets secondaires et permettraient ainsi une diffusion plus grande des vaccinations..
Les vaccins mis au point par les sociétés Pfizer et Moderna utilisent des’ARN messagers codant une version modifiée de la protéine S, enchassée dans une nanoparticule lipidique.
Dans une version améliorée, nommée « vaccins à ARN autoréplicatif », la séquence d’ARN messager contient également des instructions codant une enzyme nommée « réplicase », qui va multiplier les copies de cet ARN et, par conséquent, celles de la protéine S qu’il code.
Une dose plus faible, donc moins coûteuse de vaccins à ARN messager autoréplicatif permettrait d’obtenir une réponse immunitaire identique, voire plus forte, par rapport aux vaccins à ARN messager classiques. Une dose initiale plus faible aurait aussi des effets secondaires moindres.
Un vaccin а ARN autoréplicatif, mis au point par la société américaine Arcturus Therapeutics, a fait l’objet d’un essai clinique de phase III en avril 2022, et la société vient de lancer un autre essai de phase III au Japon qui pourrait déboucher sur une demande d’autorisation de mise sur le marché dans ce pays.Des vaccins en pulvérisation nasale ou buccale.
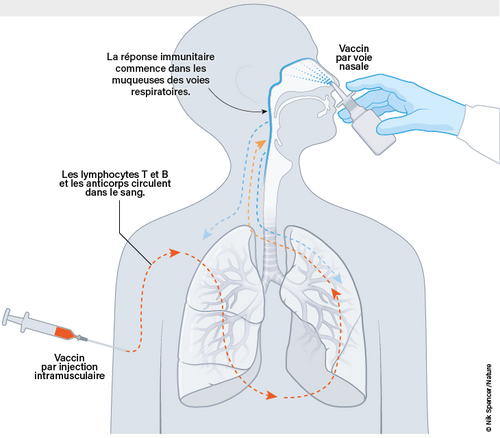
Certains vaccins contre le Covid-19 sont inhalés sous forme d’un spray nasal ou buccal, ou de gouttes déposées dans le nez. En provoquant des réactions immunitaires sur les fines muqueuses qui tapissent le nez et la bouche ces vaccins pourraient arrêter le virus avant qu’il ne se propage dans l’organisme.
On ne sait pas encore si ce type de vaccination est aussi efficace qu’une injection du vaccin dans un muscle.Les vaccins vendus :
La revue Pour la Science publiait en fin d’article un graphique du nombre de doses vendues ppar les divers fabricants. J’ai pensé qu’il pourrait vous intéresser.
 votre commentaire
votre commentaire
-
Par papynet le 24 Novembre 2023 à 08:26
Dans le numéro d’avril 23 de la revue « Pour la Science » est paru un article très intéressant sur les nouveaux vaccins contre le coronavirus et les recherches en cours. Il est agrémenté de dessins très explicites. Mais il est assez difficile à lire.
Je vais néanmoins essayer de le résumer en trois articles, en espérant ne pas vous endormir ou vous causer mal au crâne.Je rappelle la façon dont un vaccin protège, ce que j’ai déjà exposé en détail dans les articles des 5 et 6 mars 2022 sur le système immunitaire de l’homme.
Des vaccins contre le Covid-19 ont été administrés à des milliards de personnes et ont sauvé plus de 20 millions de vies. Ces vaccins sont de différents types : certains contiennent de l’ARN messager, d’autres des coronavirus inactivés ou certaines de ses protéines, mais tous fonctionnent en exposant l’organisme à des antigènes (des fragments du virus) pour provoquer une réaction immunitaire sans causer de maladie.
Le réaction immunitaire a 3 composantes schématisées ci-après :
- des lymphocytes B, qui produisent des anticorps qui vont empêcher le virus d’infecter les cellules;
- des lymphocytes T, qui détruisent les cellules infectйes et alertent d’autres cellules immunitaires.
- des lymphocytes B et des lymphocytes T « mémoire » qui prolongent l’immunité, même lorsque le taux d’anticorps produits à la suite de la vaccination diminue.
Ils gardent la mémoire de l ‘antigène, et s’il y a une nouvelle infection ils se multiplieront à nouveau pour défendre l’organisme.Bien que les vaccins actuels assurent une protection durable contre les formes graves du Covid-19, celle-ci diminue après quelques mois, et le virus a également évolué depuis : des variants comme Omicron portent des mutations qui leur permettent d’échapper en partie а l’immunité conférée par les vaccins de première génération.
Une deuxième génération de vaccins a déjà été mise au point pour renforcer l’immunité contre le variant Omicron, mais les chercheurs explorent d’autres approches pour développer de nouveaux vaccins.Des vaccins adaptés aux nouveaux virus.
Les vaccins a ARN des sociétés Pfizer et Moderna utilisent comme antigène, des éléments de la protéine S (Spike), qui tapisse la surface du virus et lui permet de se lier aux cellules pour se multiplier.
Ces sociétés ont présenté en 2022 actualisés, dits « bivalents », car ils codent des molécules de la protéine S de la souche originale et de celle d’Omicron.
Ce vaccin reste efficace contre les anciennes souches, mais, en présence du virus Omicron, il stimule la multiplication des lymphocytes B mémoire, provenant des vaccins précédents, qui subissent éventuellement une mutation pour produire des anticorps présentant une meilleure affinité pour le virus Omicron, et, de plus il stimule le production de nouveaux lymphocytes B et T sensibles à Omicron.
Ces effets combinés confèrent en théorie aux doses de rappel faites avec un vaccin bivalent ,une meilleure protection contre Omicron que celles pratiquées avec le vaccin initial.Des vaccins multi-variants.
Les mises а jour des vaccins contre le Covid-19 auront toujours un train de retard sur les mutations du virus. Les scientifiques tentent donc de mettre au point des vaccins multi-variants capables de cibler les futurs variants du covid19, voire des coronavirus apparentés.
Ils utilisent des régions particulières de la protéine S qui restent inchangées chez les différents variants du Covid et, en particulier la partie de la protéine S qui se lie au récepteur des cellules humaines pour permettre la pénétration du virus, dite RBD (receptor binding domain).
Des chercheurs américains développent des vaccins « mosaïques » constitués de nanoparticules parsemées de RBD provenant du covid 19 et d’autres coronavirus de la même famille. Lorsqu’un lymphocyte B reconnaît plus d’un RBD sur ces nanoparticules mosaïques, il s’y lie fortement ce qui déclenche la multiplication de ce lymphocyte B et la production d’un plus grand nombre d’anticorps et de cellules mémoires.
Les premiers essais cliniques devraient commencer dans les deux prochaines années.Pour que vous n’ayez pas mal à la tête, je vais arrêter ici mon article et je reprendrai demain le résumé de l’article d’Ewen Callaway dans la revue « Pour la Science ,auquel j’ai emprunté les schémas, complexes, mais explicites.
 votre commentaire
votre commentaire
-
Par papynet le 9 Novembre 2023 à 08:03
Les infections bactériennes étaient la première cause de mortalité avant l’apparition des antibiotiques et est devenue la seconde depuis, après les maladies cardio-vasculaires
Et malheureusement les bactéries sont de plus en plus résistantes aux antibiotiques.
Pourtant elles apportent leur aide à la lutte contre la maladie : des laboratoires utilisent des bactéries pour fabriquer de nombreux médicaments.
Mais ne pourrait on pas les synthétiser dans le corps humain ?Pour essayer de soigner une maladie inflammatoire chronique de l’intestin, la bactérie Escherichia-coli a été modifiée génétiquement pour produire des nano-anticorps, et équipée d’un mécanisme de sécrétion, de telle sorte qu’elle peut diffuser directement dans les intestins ces anticorps pour lutter contre la maladie.
Le processus s’est avéré très efficace sur des souris.
Mais avant de passer à l’homme il faut trouver comment limiter la présence des bactéries à l’intestin et qu’elles n’agissent qu’en cas d’inflammation.En modifiant 4 gènes d’une bactérie à l’origine de pneumonies, les chercheurs lui ont fait produire des toxines mortelles pour une autre bactérie, qui est très résistante aux antibiotiques, et qui, présente dans l’eau, a provoqué des infections urinaires et même une méningite, et qui, surtout cause très fréquemment des pneumonies chez des patients intubés, soignés en réanimation.
Le procédé a été efficace chez les souris, mais avant de passer à l’homme, il faut s’assurer que la bactérie disparaîtra, une fois sa tâche terminée et ne polluera pas l’environnement.Un chercheur américain a injecté dans des bactéries un gel de polymère qui crée une sorte de squelette, qui protège la bactérie et l’empêche de se reproduire. Ces bactéries qui risquent donc moins de se répandre, sont toutes petites et peuvent être envoyées partout dans la corps humain. Elles peuvent être génétiquement modifiées.
Une modification génétique leur a donné la possibilité d’entrer dans les cellules, et leur introduction dans des cellules cancéreuses chez des souris, a fait décroitre rapidement la tumeur en tuant ses cellules par oxydation.
Mais il faut trouver un moyen d’activer et de désactiver ces bactéries et de voir quelles vont être le réactions des cellules immunitaires.Une autre bactérie, qui vit sur la peau, déclenche naturellement une réponse immunitaire, qui produit des lymphocytes T et autres cellules de défense. Cette bactérie a été modifiée génétique-ment, pour qu’elle exprime des antigène spacifiques des cancers de la peau (mélanomes).
Les lymphocytes T reconnaissent alors les cellules cancéreuses et les détruisent. Des souris, atteintes de mélanomes ont vu ceux-ci disparaître rapidement, à la suite de ce traitement.Modifier des bactéries génétiquement pour soigner in situ les malads est une voie de recherche très prometteuse. Mais elle nécessite encore beaucoup d’études pour rendre son utilisation sur l’homme réalisable en toute sécurité. 5 à 10 ans d’études sont encore nécessaires.
Ces informations sont extraites d’un article de la revue « Sciences et Avenir » d’août 2023
 votre commentaire
votre commentaire
-
Par papynet le 8 Novembre 2023 à 08:18
On ne parle plus des suites du Covid et pourtant le « Covid long » est bien réel et beaucoup plus fréquent que l’on ne soupçonne.
Un numéro de la revue « Cerveau et Psycho » de juin 2023 traitait ce sujet et indiquait qu’en 2022 on considérait que le covid long touchait environ seize millions d’adultes aux Etats-Unis et qu’il avait contraint deux а quatre millions d’entre eux а quitter le marché du travail, et Santé publique France annonçait que deux millions de Français souffraient de Covid long
Le risque de développer un Covid long augmente chez les personnes qui ont йtй hospitalisées pour la maladie, chez les adultes les plus вgйs, les femmes et les sujets défavorisés socio-économiquement, ainsi que chez les fumeurs, les obèses et ceux qui souffrent déjа de problèmes de santé, en particulier de maladies auto-immunes..Quelles sont les atteintes physiologiques du Covid long ?
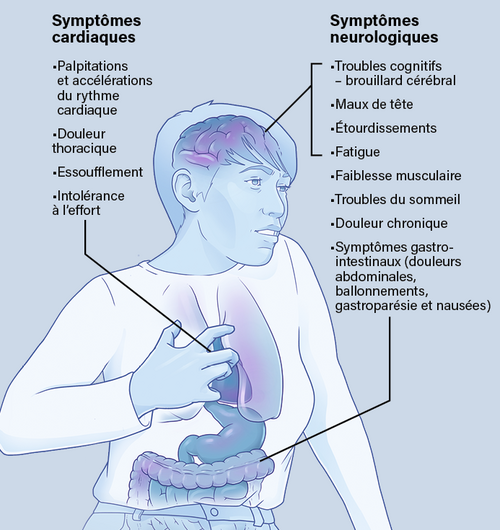
Elles sont résumées sur le schéma ci-dessous, emprunté à Cerveau et Psycho.
On trouve d’abord des symptômes neurologiques concernant le fonctionnement du cerveau; puis des symptômes cardiaques, mais qui sont en fait des troubles neurologiques du système nerveux autonome sympathique, de même que les troubles gastro-intestinaux.
Enfin des troubles généraux (fatigue, sommeil, douleur faiblesse musculaire), qui sont des conséquences d’un dérèglement général et de la fatigue associée.Comment le virus produit il ces effets.
Des « poches » de SARS-CoV-2 ou mкme des morceaux de ses protéines ou de son matйriel génétique restent parfois dans l’organisme longtemps après l’infection initiale et continuent de provoquer une réaction immunitaire
Plusieurs phénomènes sont en cause :D’abord le fait que le virus peut infecter les neurones des muqueuses des narines puis atteindre le bulbe olfactif et infecter des neurones qui contrôlent le système nerveux sympathique, ainsi que des astrocytes. (cf. schéma ci-dessous).

Du matériel immunitaire et notamment des macrophages se retrouvent en quantité trop importante dans les vaisseaux sanguins du cerveau et traversent les parois des vaisseaux, entrainant des destructions de neurones et surtout provocant des inflammations importantes (voir les deux schémas ci-dessous).
La réponse au virus active l’auto-immunité, celle-ci ne s’arrêtant pas mème lorsque le virus disparait, et les anticorps produits par le système immunitaire pour combattre le virus attaquent aussi, par erreur, les propres cellules de la personne. L’inflamamtion peut gagner divers organes du corps.Les effets à long terme les plus grave à long terme sont ceux du coeur, dûs à l’atteinte du système sympathique. Ce sont ceux qu’il est possible de soigner avec des médicaments habituels. Les problèmes d’inflammation et de réponse immunologique sont plus difficiles à soigner et sont plus divers selon les individus.
Le Covid long dure des mois, voire des années et il y a encore beaucoup de progrès à faire pour le soigner.
 votre commentaire
votre commentaire Suivre le flux RSS des articles de cette rubrique
Suivre le flux RSS des articles de cette rubrique Suivre le flux RSS des commentaires de cette rubrique
Suivre le flux RSS des commentaires de cette rubrique